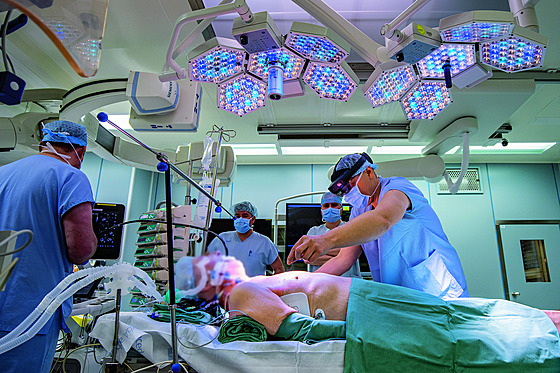
Linda Salvequartová měla špatně kompenzovaný diabetes prvního typu od devíti let. Lékaři v krčské nemocnici jí nakonec museli transplantovali slinivku břišní i ledvinu, obojí v roce 2016. „Bylo to hrozně narychlo, cítila jsem se celou dobu v pořádku. Najednou jsem ale hodně otekla, šla jsem ke svému doktorovi v Teplicích a ten mě rovnou poslal do Prahy,“ líčí pacientka.
Bolest jí nejdříve zkoušeli odehnat prášky, tři čtvrtě roku byla na dialýze. V lednu jí pak zavolali z IKEMu, sehnali dárce. Slinivka se po transplantaci „chytila“ hned, ledvina ne. „Musela jsem dva a půl měsíce pravidelně docházet do nemocnice, normálně se lidé dnes zotavují čtrnáct dní,“ vysvětluje Lucie.
Příběh dopadl dobře, po sedmi letech od transplantace má čtyřletého syna. Příběhů s podobně pozitivním koncem zažívá české zdravotnictví několik desítek ročně už čtyřicet let. Do historie se 26. června 1983 zapsali chirurgové Ivan Vaněk a Vladimír Kočandrle pod koordinací Vladimíra Bartoše.
Lepší rozpoznání nádorů i hodnocení kvality chůze. IKEM zkouší nejlepší startupy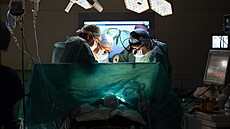 |
První pacientkou byla dvaatřicetiletá žena, která od svých 11 let trpěla diabetem prvního typu. V důsledku tohoto onemocnění došlo k těžkému poškození ledvin i zraku a kvalita života této pacientky tak byla značně narušena.
Její zdravotní stav vyžadoval nejen velké dávky inzulinu, ale i pravidelnou léčbu hemodialýzou. Po operaci jí oba nové orgány fungovaly pět měsíců, po které nemusel být podáván inzulin, ani prováděna hemodialýza. Následně selhaly kvůli odmítnutí tělem. Pacientka zemřela deset měsíců po transplantaci v souvislosti s komplikacemi dialýzy.
Jedna operace za milion
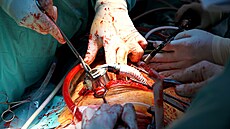
Transplantace pankreatu se nejprve prováděly pouze současně s transplantací ledviny, a to u lidí s velmi špatnou prognózou při konzervativní léčbě a vysokým operačním rizikem. Trvalo ještě dalších patnáct let, než se díky systematickému pokroku stala zavedenou léčebnou metodou.
Máte transplantovaný nějaký orgán?
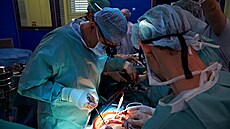
„IKEM se v současnosti řadí mezi přední světová centra v počtu transplantací na milion obyvatel. Každý rok dostane novou slinivku 35 až 40 pacientů. Celkově lékaři v IKEM transplantovali již 760 slinivek. To je obrovský úspěch. Pro zajímavost, náklady na jeden kombinovaný výkon, spolu s transplantací ledviny, sahají k jednomu milionu korun,“ pochvaluje si ředitel IKEM Michal Stiborek.
Kde se také transplantuje
|
Naposledy se technika transplantace slinivky břišní podstatným způsobem změnila v roce 2010. Tehdy lékaři tento výkon začali provádět kompletně nitrobřišním přístupem, tato změna vedla k podstatnému snížení pooperačních chirurgických komplikací.
„V posledních deseti letech se také podařilo navýšit celkové roční počty pacientů, kteří transplantaci pankreatu podstoupí,“ říká vedoucí programu transplantace slinivky v IKEM Květoslav Lipár.
Transplantace jako poslední možnost
Více než 95 procent transplantovaných pacientů žije déle než 5 let a má funkční štěp slinivky.
„To znamená, že si nemusí aplikovat inzulín a nemusí dodržovat žádná přísná dietní opatření,“ říká přednosta Kliniky diabetologie Peter Girman.
Většina transplantací pankreatu se provádí v kombinaci s ledvinou pacientům s diabetem mellitem prvního typu, kterým selhaly ledviny. V menším počtu se provádí izolované transplantace slinivky bez transplantace ledviny.
„Jde o úzkou skupinu diabetiků, kteří nejsou schopni rozeznat hypoglykémie a proto mohou upadnout do bezvědomí. Tyto stavy je ohrožují na životě a transplantace pankreatu je pro ně často jedinou léčebnou možností,“ doplňuje Girman.
Krevní skupina 0 prodlužuje čekání na transplantaci, říká šéf IKEM |
„V souboru nyní máme řadu pacientů, kteří již déle než 20 let nepotřebují injekce inzulínu, nemusí dodržovat diabetickou dietu ani monitorovat glykémie. To nám dalo příležitost sledovat příznivý vliv nově navozené normální glykémie na další vývoj orgánových komplikací diabetu, jako jsou především diabetická retinopatie, neuropatie a ischemická choroba srdeční,“ konstatuje zástupce přednosty Kliniky diabetologie František Saudek.
Jako variantu lékaři také zavedli metodu transplantace izolovaných Langerhansových ostrůvků. Pacientům tak můžou navrhnout více léčebných postupů, které odpovídají nejen jejich zdravotnímu stavu, ale také osobní volbě.
Hrozba? Málo sester
Nejen od první transplantace slinivky uběhlo letos v České republice čtyřicet let. Stejné výročí slaví i nejstarší program ve Fakultní nemocnici Motol - Národní program transplantací ledvin u dětí. Podle Jana Burkerta, primáře z Oddělení transplantací a tkáňové banky FN Motol, se díky programu ročně provádí až patnáct transplantací ledvin.
Největší nedostatky jsou podle Burkerta ty personální. „Jako červená nit se táhne všemi nemocnicemi v zemi nedostatek sester a to je do budoucna asi největší hrozba nejen pro transplantační programy, ale i pro standardní péči. Entuziastických lékařů je v naší nemocnici zatím dostatek,“ varuje primář.
Ekonomická a energetická krize podle něj zatím práci lékařů příliš dramaticky neohrožuje. „Nejspíše máme štěstí, že se o tyto problémy díky nemocnici nemusíme příliš starat,“ doplňuje Burkert a dodává, že v Motole mají také další dva programy, díky kterým za rok zajistí padesát dětských transplantací plic a dokonce dvě až čtyři transplantace srdce.
Část jater od rodičů
Podle národní transplantační koordinátorky Lucie Baudyšové jsou Češi v transplantacích a tedy i odběrech orgánů na vysoké úrovni. Mohli by na tom být ale ještě lépe, kapacity lékařů na to jsou, chybí však vhodní dárci.
„Bohužel stále platí, že pool dárců je nižší než čekací listina. Tento trend se nemění a proto jsou celosvětově odborníci nuceni hledat jiné možnosti,“ vysvětluje Baudyšová a dodává, že jednou z těchto možností je například takzvaný „split“ neboli dělení jater.
„V IKEM se začal provádět odběr části jater od žijících dárců. V tomto případě dá kus jater rodič svému dítěti. Další technikou je využití perfuzorů, v tomto případě se orgán, který není v nejlepší kondici, odebere a vloží do boxu, ve kterém dochází k rekondici štěpu,“ přibližuje národní koordinátorka.
Významný počet spatřuje Baudyšová v oblasti dárců s nebijícím srdcem, což je odběr orgánů od dárců po zástavě srdce a následného využití rekondice neboli opětovného postavení na nohy. „Možností mnoho není, ale stále platí, že naše medicína je na velmi vysoké úrovni,“ uzavírá Baudyšová.