Když na začátku března letošního roku oznámili v časopise Nature vědci z několika britských zdravotních ústavů, že se jim podařilo zbavit jednoho pacienta viru HIV, jeho případ se dostal na hlavní stránky většiny médií (psali jsme o něm zde). Aby ne, na pohled se může zdát, že zpráva znamená v podstatě konečné vítězství ve válce proti viru HIV.
Událost má celou řadu znaků, které z ní dělají přitažlivou zprávu. Slibuje definitivní řešení dlouholetého problému, jde o výjimečnou událost (stejným způsobem byli vyléčeni jen dva lidé na světě) a ještě k tomu skutečně obdivuhodnou inovaci. Ve skutečnosti ovšem prostor, který zpráva dostala, vůbec neodpovídá tomu, jaký bude mít v příštích letech výsledek dopad pro pacienty.
To je štěstí! Máte leukémii!
Ano, tzv. „londýnský pacient“ byl druhým pacientem, který byl vyléčen do značné míry identickým postupem. Na pohled se tak může zdát, že výsledek se daří opakovat a uzdravených začne rychle přibývat. K tomu ovšem v brzké době nedojde.
Stejně jako první vyléčený, tzv. „berlínský pacient“, kterého známe i pod jeho občanským jménem Timothy Ray Brown, i anonymní „londýnský pacient“ byl totiž do značné míry výjimečný v tom, že měl nákazu HIV ještě zkomplikovanou rakovinou, konkrétně leukémií. Navíc leukémií, která nereagovala na běžnou chemoterapii.
Lékaři udělali to, co se u podobných pacientů dělá: zahubili jeho kostní dřeň, aby připravili tělo na transplantaci nové dřeně od vhodného dárce (v berlínském případě ozařováním, v londýnském agresivnější chemoterapií v kombinaci s cíleným protinádorovým léčivem). Významná změna přišla v dalším kroku, kdy lékaři ze všech vhodných dárců vybrali takové, kteří měli zmutovaný gen pro výrobu bílkoviny CCR5. O tom jste možná nedávno slyšeli či četli v kombinaci s případem narození geneticky „vylepšených“ dětí v Číně.
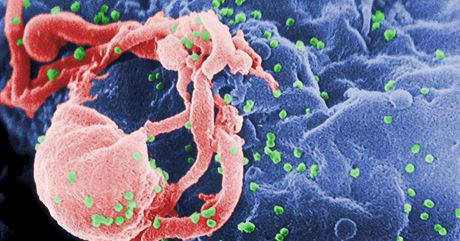
V genu je mimo jiné zapsán postup na vytvoření bílkoviny na povrchu imunitních buněk, tzv. CCR5 receptor. Buňky imunitního systému ho využívají k vyhledávání patogenů v těle, ale zároveň je také jejich slabým místem v případě nákazy HIV. Receptorem CCR5 totiž virus v řadě případů do buněk imunitního systému vstupuje, aby se v nich rozmnožil a pak je zničil.
Víme to i díky tomu, že lidé, kteří kvůli chybě v DNA mají tento receptor poškozený, dokážou nákaze virem HIV velmi dobře vzdorovat, jsou vůči němu často v podstatě imunní. Stejná chyba jim pak poskytuje i výhodu v případě nákazy třeba pravými neštovicemi. A naopak je nevýhodou při nákaze jinými chorobami, podle některých údajů včetně chřipky.
Pacient tedy po operaci získal novou kostní dřeň, ve které se mu rodí imunitní buňky imunní vůči nákaze virem HIV. Za normálních okolností se virus právě v těchto buňkách (a v menší míře i jinde) úspěšně před léky schovává, a tak se ho nepodaří z těla nikdy dostat. Po transplantaci se už „neschová“ a je tedy možné ho léky z těla odstranit (nebo možná ne, to lékaři neví jistě; ovšem oba pacienti už mají roky vysazené léky a zatím se jim v těle nákaza znovu nerozběhla).
Zákrok tedy rozhodně není pro každého. Nejde jen o to, že bychom těžko sehnali dost vhodných dárců; samotná příprava na transplantaci by podle statistik zřejmě byla horší než nákaza HIV. Je to nebezpečný zákrok, který u části pacientů vede k vážným zdravotním problémům a část z nich zabije. Nákaza virem HIV vám život výrazně nezkrátí, pokud tedy máte přístup k lékům (viz například výsledky velké studie z Evropy a USA zveřejněné v roce 2017 v časopise Lancet).
22. března 2019 |
Pokrok je jinde
Jinak řečeno, oba případy jsou spíše medicínské „kuriozity“, které poskytují cenné informace, ale ne o mnoho více. Například naznačily, že minimálně v některých případech by jako lék mohla opravdu zafungovat úprava DNA pacientových imunitních buněk.
Což je hezký výsledek, teď už jen přijít na to, jak bezpečně přepsat DNA velkého množství buněk v těle. To je však problém, který se řeší desítky let. A byť je pokrok ohromný, nedá se čekat, že by taková metoda byla během několika příštích let připravená k použití v praxi (ovšem už nyní mnozí cítí velké peníze). „Na skutečný průlom teprve čekáme“, řekl ke zprávě o „londýnském pacientovi“ německý lékaře Gero Hütter, který vedl před lety léčbu Timothyho Browna.
Zázračný lék tedy za dveřmi není, v brzké době by se však mohlo objevit méně mediálně vděčné, ovšem velmi užitečné řešení zřejmě největšího problému dnešních HIV pozitivních pacientů, tedy jejich přísného lékového režimu. Pacienti musí brát léky každý den. A doufat, že se jim z nějakého důvodu nestane, že léky nebudou k dispozici.
Samozřejmě, každodenní polykání pilulek je výrazně lepší než nevyhnutelná smrt pacientů s AIDS před 30 lety, přesto jde jak o nepříjemné omezení (hlavně v zemích s horším zásobováním léky), tak do jisté míry i zdravotní komplikaci. Problémem může být například „nesoulad“ (tedy interakce) s jinými léčivy, kterých zvláště starší pacienti často berou vícero na různé obtíže od krevního tlaku po deprese.
Injekce je příjemnější
Řada výzkumníků a firem se tedy snaží přijít s léky, které by režim pacientů zjednodušily a odstranily pokud možno i další potíže. Například americká společnost s názvem Lyndra již několik let pracuje na vývoji pilulky, která by uvolňovala léky v pacientově těle postupně během celého týdne (viz jejich studie v časopise Nature Communications).
Letos v březnu společnost ViiV Healthcare, což je spin-off velkých firem Pfizer a GSK, oznámila (tisková zpráva) výsledky zkoušek léčiva, které stačí podávat pouze jednou měsíčně ve formě injekce obsahující dvě látky působící proti viru (rilpivirin a cabotegravir).
Šlo o dvě podobné studie tzv. III. fáze, kterých se dohromady účastnilo zhruba 1 100 HIV pozitivních (zhruba polovina z nich předtím nebrala jiné léky proti HIV, polovina ano). Trvaly zhruba rok a výsledky naznačují, že pravidelné injekce mohou nákazu HIV udržet pod kontrolou prakticky stejně jako každodenní polykání léků. A není překvapivé, že drtivá většina účastníků (více než 85 %) dávala přednost injekcím, jen zlomek z nich (2,3 % v jedné, 0,7 % v druhé studii) by dal přednost dnes běžnému režimu.
Postup ještě nemá vyhráno, úřady a odborníci budou nejspíše před případným zavedením do praxe znát odpovědi na řadu dalších otázek. Například jak časté a velké by dávky měly optimálně být, nebo zda změna podávání nemůže vést vzniku odolných kmenů HIV.
Pokud budou odpovědi uspokojivé, podobné postupy nabídnou zdravotníkům mnohem víc než vyléčení několika pacientů s HIV náhradou kostní dřeně. Už asi chápete, proč šéf Amerického ústavu pro alergie a přenosné choroby Anthony Fauci po oznámení zprávy o „londýnském pacientovi“ v časopise Nature dal najevo jen malou míru nadšení. „Upřímně řečeno, nekonečně důležitější než vyléčení jsou léky s dlouhodobým účinkem,“ uvedl. Ovšem hůře se prodávají v titulcích.